循環器内科 大野篤行
 いびきは、睡眠時にのどを支えている筋肉が緩むことで、舌根沈下が起こり、気道(空気の通り道)が狭くなり、のど周辺の組織が振動して音がでることです。飲酒、睡眠薬の影響でもいびきが出やすいと言われています。慢性いびき症の約30%に睡眠時無呼吸を持ち、逆に睡眠時無呼吸症候群の患者さんの90%以上にいびき症状を持っています。睡眠時無呼吸症候群によるいびきは心臓病との関連が強いことも分かってきました。
いびきは、睡眠時にのどを支えている筋肉が緩むことで、舌根沈下が起こり、気道(空気の通り道)が狭くなり、のど周辺の組織が振動して音がでることです。飲酒、睡眠薬の影響でもいびきが出やすいと言われています。慢性いびき症の約30%に睡眠時無呼吸を持ち、逆に睡眠時無呼吸症候群の患者さんの90%以上にいびき症状を持っています。睡眠時無呼吸症候群によるいびきは心臓病との関連が強いことも分かってきました。
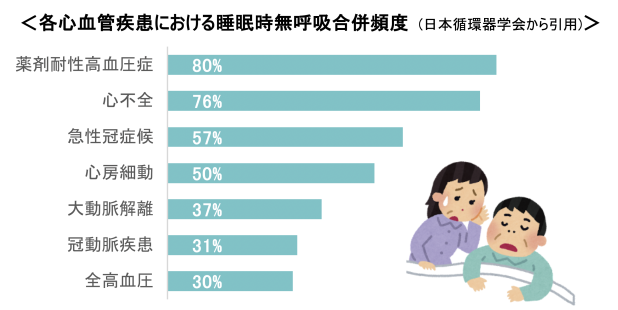
睡眠時無呼吸症候群と関係のある心臓病は不整脈、狭心症、心不全、高血圧、大動脈疾患などです。
●睡眠時無呼吸症候群と心臓病の発症や増悪について
心房細動は脈が乱れる不整脈ですが、心房細動の治療にカテーテルアブレーションがあります。心房細動を発生させる電気の通り道をブロックし、異常な放電がおこらないようにする治療です。カテーテルアブレーションを行い心房細動が治癒しても、睡眠時無呼吸症候群があると心房細動の再発が増加したとの報告があります。心房細動でいびき症状もあるなら睡眠時無呼吸の検査も行い、無呼吸の治療も行っています。 冠動脈疾患(狭心症や心筋梗塞)は冠動脈の動脈硬化によって起こる病気です。睡眠時無呼吸症候群を有する冠動脈疾患は睡眠時無呼吸症候群を伴わない冠動脈疾患の患者さんと比較して予後が悪いとの報告があります。また冠動脈が痙攣することで起こる冠攣縮性狭心症というのがあります。睡眠時無呼吸症候群合併の冠攣縮性狭心症では、無呼吸の治療も行うことで発作の頻度が減少したとの報告もあります。 急性大動脈解離は突然死の原因となる疾患です。高血圧の持続、大動脈弁逆流、そして睡眠時無呼吸症候群などで徐々に心臓から出る大動脈の径が大きくなります。血管の壁が引き延ばされ脆弱になり、突然大動脈解離を起こします。睡眠時無呼吸症候群合併例では大動脈径が、睡眠時無呼吸症候群のない群よりも大きいとされています。睡眠時無呼吸症候群があると胸腔内が陰圧になり大動脈が外に向かって引っ張られるので徐々に径が拡大していきます。大動脈解離を起こしたことがある患者さんは睡眠時無呼吸検査も行い、無呼吸の治療も行っています。
●PSG(ポリソノグラフィー)検査
PSG検査は睡眠時無呼吸の検査です。いびきの音、酸素飽和度、呼吸の動き、脳波、眼球運動などを睡眠時に記録して、睡眠障害の有無、重症度や睡眠の質などを測定します。近年自宅で簡単に検査できる簡易携帯PSG検査もできるようになりました。これらの検査で無呼吸の回数や無呼吸低呼吸指数(AHI)などを測定して、睡眠時無呼吸症候群の重症度やタイプを分類して評価します。検査では10秒以上の呼吸は停止し、それが1時間あたり5回以上繰り返されると睡眠時無呼吸症候群と診断します。軽症はAHI:5~14回/時間 中等症はAHI:15~30回/時間 重症はAHI:30回/時間以上となっています。 AHI:20以上は積極的な介入が必要といわれています。 さらに、無呼吸は空気の通り道が狭くて換気がしにくい閉塞型と呼吸をコントロールする脳が不良となる中枢型に分類されますが、一般的に閉塞型の方が多く、睡眠時無呼吸症候群の90%が閉塞型と診断されています。
●症状・有病率
睡眠時無呼吸症候群の症状はいびき以外に日中の眠気、集中力の低下、倦怠感や早朝の頭痛を起こします。運転中の居眠りで事故を起こすことも社会問題としてよく報道されています。睡眠時無呼吸症候群の有病率は3~20%と報告によって様々ですが、有病率を3%と仮定しても、日本には300万人以上の患者さんがいることになります。しかし、実際は適正に診断・治療されている方はまだまだ少ないのが現状です。
いびきや無呼吸を指摘された方は一度PSG(ポリソノグラフィー)検査されてはいかがでしょうか。