検査技術科


概要
| 専従医師 | 清河國仁 |
|---|---|
| 科長 | 望月久仁子 |
| 臨床検査技師 | 39名 |
| ◆資格取得状況◆ 日本輸血・細胞治療学会認定 認定輸血検査技師:3名 日本臨床微生物学会認定 認定臨床微生物検査技師:2名 日本臨床微生物学会認定 感染制御認定臨床微生物検査技師:2名 日本臨床細胞学会認定 細胞検査士:5名 日本臨床衛生検査技師会認定 認定一般検査技師:1名 日本検査血液学会認定 認定血液検査技師:2名 日本臨床化学会認定 認定臨床化学・免疫化学精度管理保証管理検査技師:1名 日本臨床栄養代謝学会認定 NST専門療法士:1名 日本超音波医学会認定 超音波検査士:2名 |
|
| 検査補助員 | 5名 |
| 業務内容 | 一般検査・輸血検査・血液検査・生化/免疫検査・細菌検査・病理検査・生理検査 ・治験業務・システム管理業務 |
| 施設加算 | 検体検査管理加算Ⅳ・感染防止対策加算Ⅰ・輸血適正使用加算Ⅰ |
臨床検査の目的と種類

「ある基準(基準値等)」を基に、尿・血液・痰を調べたり 心電図や脳波を測定したりすることを臨床検査と言うわけですが、その主な目的は
・健康状態のチェック
・病気の原因究明
・治療状況の確認
等です。
| 血液や尿を検査 | 一般検査・血液検査・生化/免疫検査・輸血検査・細菌検査 |
| 患者さんを直接検査 | 生理検査 |
| 組織や細胞を検査 | 病理検査 |
各検査の紹介
一般検査
主に尿検査を中心に、その他に便検査・体腔液検査・精液検査を行っています。
主な検査の紹介
〈尿検査〉
腎臓のはたらきにより、血液中の不要な成分が水分と一緒に排泄されたものが尿です。尿は血液中の様々な成分を一定の状態に保つために排出されます。尿検査をすることは腎臓や尿路の状態を知るだけでなく、からだ全体の状態を知る手掛かりにもなります。
- 尿定性検査
- 尿試験紙を用いて検査します。
尿に糖や蛋白質や潜血などの成分が一定以上含まれると、尿試験紙にしみ込んだ薬剤がそれらと反応し呈色するため、呈色の度合いを判定することで半定量的に測定出来ます。
- 尿沈渣検査
- 尿を500G、5分間遠心し、沈殿した成分を顕微鏡で観察し、各成分を質的・量的に報告します。腎・尿路系や全身性の疾患の補助診断や、治療効果、病態把握に役立てられます。
- ※その他、妊娠反応検査・抗ヘリコバクターピロリ抗体検査なども尿で検査できます。
〈便検査〉
- 潜血検査
- 消化管(主に大腸等の下部消化管)の出血の有無を調べます。
- 寄生虫検査
- 体内に寄生虫がいる場合、便中に虫体や卵が認められる事が多いので、顕微鏡で便を観察します。
〈体腔液検査〉
関節液の性状等を検査します。
〈精液検査〉
精子の数を数えたり精液の性状を検査します。

血液検査
採血した血液を分析装置で検査します。
主な検査の紹介
〈細胞の数〉
- 赤血球
- 赤血球の数や赤血球に含まれるヘモグロビン(Hb)の濃度を測定します。
ヘモグロビンは鉄の働きにより酸素を全身に運搬します。また一部の二酸化炭素(大部分の二酸化炭素は血液中に溶解されます)を肺まで運搬します。
- 白血球
- 白血球の数や種類を調べます。
体内に入ってきた細菌やウイルスと直接戦うのは好中球という種類です。
リンパ球は抗体を作り間接的に戦います。
- 血小板
- 血小板の数を調べます。
体にできた傷から出血すると血小板がその個所に集まり、お互いがくっつきあって傷をふさぎます。
〈凝固因子〉
血小板がくっついた後いろいろな凝固因子が集まり、血液は固まり、出血がとまります。
- 凝固因子が不足していないか調べます。
- 凝固因子の働きを弱めるお薬(ワルファリン:血栓ができやすい人や過去に血栓ができて血管が詰まった人等に処方されます。)の効果を確かめます。
当院で採用している基準値(血液検査)2024/04現在
| 項目名 | 単位 | 当院の基準値 | ||
|---|---|---|---|---|
| 略 | 名称 | 男性 | 女性 | |
| WBC | 白血球数 | ×102/μℓ | 35-90 | |
| RBC | 赤血球数 | ×104/μℓ | 450-550 | 370-480 |
| Hb | ヘモグロビン濃度 | g/dℓ | 14-17 | 11-16 |
| Ht | ヘマトクリット | % | 40-48 | 35-45 |
| MCV | 平均赤血球容積 | fl | 89-99 | 85-95 |
| MCH | 平均赤血球血色素量 | pg | 29-35 | |
| MCHC | 平均赤血球血色素濃度 | % | 31-36 | |
| PLT | 血小板 | ×104/μℓ | 15-35 | |
| Ret | 網状赤血球 | ‰ | 5-20 | |
| PT(秒) | プロトロンビン時間 | 秒 | 10-15 | |
| PT(%) | % | 55-120 | ||
| APTT(秒) | 活性化部分トロンボプラスチン時間 | 秒 | 24-34 | |
| Fib | フィブリノゲン | mg/dℓ | 200-400 | |
| AT Ⅲ活性 | アンチトロンビンⅢ活性 | % | 80-130 | |
| D-D定量 | Dダイマー定量 | μg/mℓ | 0.0-1.0 | |
| P-FDP | フィブリン/フィブリノゲン分解産物 | μg/mℓ | 0.0-5.0 | |
| 血沈1hr | 血液沈降速度1時間値 | mm | 2-10 | 3-15 |
| 出血時間 | 出血時間 | 分 | 1-5 | |
※抗凝固薬(ワルファリン等)の効果を見る場合は、治療方針に沿った基準値を使用します。
生化学/免疫
採血した血液を遠心分離し血清と血球に分離した後、血清を分析装置で検査します。
主な検査の紹介
〈蛋白〉
アルブミンはPHの維持に、グロブリンは免疫機能に関連しています。
〈脂肪質〉
コレステロールや中性脂肪等をはかります。コレステロールはエネルギーとしてだけでなく細胞膜やホルモンの成分として重要ですが、増えすぎると病気の原因になります。
〈酵素〉
体内では、体の状態を保つためにいろいろな化学反応が起こっています。
その反応を速やかにさせるのが酵素と呼ばれるたんぱく質で、各臓器(肝臓、膵臓等)の細胞にあります。この酵素の増減を測定することで各臓器の異常を推測します。
〈糖質〉
血糖値・ヘモグロビンA1c(HbA1c)を測定します。
血糖は直前の食事に影響されますが、HbA1cは1~2月前の血糖値の平均を表します。
〈免疫〉
感染症等の病気になることで体内に産生された抗体を測定し、感染の有無を推測します。
感染源ウイルス(抗原)の有無を調べることもありますが、細菌等を直接調べるのは細菌検査です。感染していても抗体がまだできていなかったり、抗体量が少ない場合は感染が分からない事もあります。
当院で採用している基準値(生化学検査)2024/04現在
| 項目名 | 単位 | 当院の基準値 | ||
|---|---|---|---|---|
| 略語()内は旧名 | 項目名称 | 男性 | 女性 | |
| TP | 総蛋白 | g/dL | 6.5-8.2 | |
| ALB | アルブミン | g/dL | 3.9-5.1 | |
| TB | 総ビリルビン | mg/dL | 0.22-1.20 | |
| DB | 直接ビリルビン | mg/dL | 0.00-0.20 | |
| ALP(IF) | アルカリフォスファターゼ | U/L | 38-113 | |
| AST(GOT) | アスパラギン酸アミノトランスフェラーゼ | U/L | 8-38 | |
| ALT(GPT) | アラニンアミノトランスフェラーゼ | U/L | 4-44 | |
| LD(IF) | 乳酸脱水素酵素 | U/L | 124-222 | |
| ChE | コリンエステラーゼ | U/L | 185-431 | |
| γ-GT(γGTP) | γ-グルタミルトランス | U/L | 0-73 | |
| LAP | ロイシンアミノペプチダーゼ | U/L | 30-70 | |
| CK(CPK) | クレアチンキナーゼ | U/L | 56-244 | 43-165 |
| AMY | アミラーゼ | U/L | 33-120 | |
| UN | 尿素窒素 | mg/dL | 8-20 | |
| CRE | クレアチニン | mg/dL | 0.40-1.20 | |
| UA | 尿酸 | mg/dL | 3.4-7.8 | 2.4-5.6 |
| Cl | 塩素 | mmol/L | 98-108 | |
| Na | ナトリウム | mmol/L | 135-147 | |
| K | カリウム | mmol/L | 3.6-5.0 | |
| Ca | カルシウム | mg/dL | 8.4-10.2 | |
| I.P | 無機リン | mg/dL | 2.5-4.5 | |
| Mg | マグネシウム | mg/dL | 1.9-2.5 | |
| T.cho | 総コレステロール | mg/dL | 120-220 | |
| TG | 中性脂肪 | mg/dL | 30-150 | |
| HDL-C | HDLコレステロール | mg/dL | 40-72 | 40-84 |
| LDL-C | LDLコレステロール | mg/dL | 70-139 | |
| GLU | 血糖 | mg/dL | 70-110 | |
| HbA1c/NGSP | ヘモグロビンA1c | % | 4.6-6.2 | |

輸血検査
輸血とは、血液中の成分(赤血球・血小板・血液凝固因子)が少なくなったり、正常な働きをしなくなった時にその成分を補充する事を目的とした治療です。
補充用の成分としてはみなさまからの献血でそのほとんどをおぎなっています。
他人の血液を輸血するわけですから、その患者さんに合った血液かどうかを調べる必要があります。その検査を輸血検査と言います。
輸血検査には、安全な輸血を行う為に必要な検査で、血液型・不規則性抗体スクリーニング・交差適合試験(当院はコンピュータクロスマッチを併用)などがあります。
主な検査の紹介
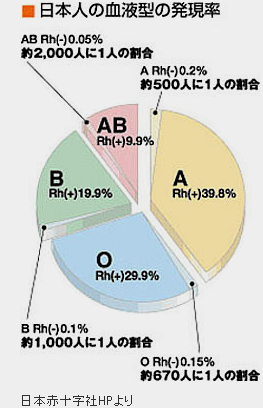
〈血液型検査〉
血液型とは、体内の血球(赤血球や白血球)が持っている抗原の種類によって判別されたものです。
- ABO血液型
- 輸血検査においてもっとも重要な血液型です。
- Rh血液型
- ABOの次に重要な血液型です。
- ※重要と言うのは、血液型が適合しない輸血を行った時に起こる副反応の重症度が高い順と言う事です。
〈不規則抗体スクリーニング検査〉
人にはABOやRhの血液型以外に多くの血液型(抗原)があります。
初回の輸血や妊娠では問題が起きなくても、自分にない抗原が体内に入る(妊娠では胎児の血液が母体に侵入します)ことで産生された抗体が次の輸血時には溶血性副反応の原因となり得たり、次の妊娠時においては胎盤を通り赤ちゃんの赤血球を壊し、黄疸や貧血を引き起こしたりします。
その為に妊娠や輸血を行うたびに問題のある抗体を判別するのが不規則抗体スクリーニング検査です。不規則抗体陽性の方には、輸血をしても問題のない血液(反応する抗原のない血液)を探すこととなります。
また、妊娠中の検査により母体に不規則抗体が検出された場合、定期的に検査を実施し抗体価(抗体の量)を測定していきます。抗体価を測定することは赤ちゃんへの影響を予測する1つの目安となります。
〈交差適合試験(コンピュータクロスマッチ併用)〉
交差適合試験とは実際に輸血を行っても問題がないかを確認するために行う検査です。
ABO血液型・Rh血液型・不規則抗体スクリーニング検査を実施し、問題となる抗体が検出されなかった場合、当院ではコンピュータクロスマッチを実施しています。
これはコンピュータを使用して、患者さんの血液型と輸血用血液の血液型が適合していることを確認する方法です。当院ではコンピュータクロスマッチを必要な実施条件を満たした上で導入しています。
また、不規則抗体スクリーニングが陽性の場合は患者さんの血液と輸血用の血液を反応させ、輸血可能かどうか検査しています。
※当検査室ではその他に、自己血による輸血用血液の採取を実施しています。
自己血はより安全な輸血を行う為に、予め自分の血液を採取して保存し、必要時に輸血をする方法です。予定された手術を行う場合等の適応となります。
細菌検査

感染症を疑う患者さんから採取された検査材料(尿・喀痰・鼻汁 等)より原因となる微生物を特定し、その微生物に対してどのような抗生物質が効くのかを検査しています。
主な検査の紹介
〈顕微鏡検査〉
炎症をおこしている部位には白血球が浸潤し、原因となっている微生物が多く存在します。
顕微鏡検査ではそれらを光学顕微鏡(1000倍)で観察し、感染症の起炎菌(原因となる菌)を推定します。
〈培養検査〉
顕微鏡検査だけでは菌名まで特定できません。検査材料中に菌がいるかどうかを確実に判定する為に、24~72時間かけて菌を培養し、肉眼で観察できる菌のかたまり(コロニー・集落)を形成させ、詳細に性状を調べ菌名の確定を行います。
〈同定検査〉
培養で発育してきた細菌の同定(菌名の決定)を行うために質量分析装置(VITEK MS)を用いて実施しています。従来は同定に一晩要していましたがこの装置を使用する事で、約10分で同定が可能となり医師への報告を迅速に行っております。
この事は、より早期に適切な抗菌薬を選択できることで疾患の早期回復につながるだけでなく、抗菌薬適正使用にも貢献しています。
〈薬剤感受性検査〉
菌名を確定することと並行して、「薬剤感受性検査」を実施します。これは患者さんから検出された菌に対し、どの抗生物質が有効であるかを調べる検査です。
〈迅速検査〉
近年急速に普及した検査で、検査材料中に該当する微生物いるのかを検査します。
多くは15分程度で結果が判明します。
当院では、インフルエンザウイルス・アデノウイルス・RSウイルス・ノロウイルスなどの検査キットを用いて、微生物の有無を検査しています。

生理検査
患者さんの生理的状況、心臓の状態・脳の活動電位・呼吸の状態などを検査します。
主な検査の紹介
〈心電図検査〉
安静、リラックス状態が保たれれば5分位の検査時間です。
胸部基準位置の素肌に電極を着けます。冬場の厚い服装などは脱いでいただきます。
心臓が血液を送り出すのに、心臓の筋肉を収縮させるために発生する微弱な電気変化をグラフにしたものです。
◎負荷心電図:運動することで心臓に負荷を与え、運動中および運動後の心電図変化を安静時の心電図と比較します。
| マスター負荷心電図 | 階段の上り下り |
| トレッドミル心電図 | やや坂道になった動くベルトの上を歩く |
| ジャンプ(小児科) | その場でジャンプ(年齢に合わせ50~200回) |
◎ホルター心電図:24時間日常生活中の心電図記録をします。(入浴はできません。)
結果は不整脈の発生頻度や変化を観察把握し、虚血性心疾患などの日常生活レベルでの病態管理にも利用されます。
また生活習慣病(高血圧症・糖尿病・高脂血症・肥満)患者の運動状態と心拍数、不整脈発生状況の把握などにも利用され、生活・運動指導にも有用です。
〈ABI・baPWV検査(動脈硬化検査)〉
安静リラックス状態なら10分程度の検査です。
上半身は薄手のシャツ1枚、ズボンはふくらはぎまでだしていただきます。
両手の上腕と両足くるぶしからふくらはぎに血圧測定カフを巻きます。心電図と心臓の音も同時に拾います。
ABI:腕の血圧と足首の血圧比です。
低いほど足の動脈の狭窄の可能性が高くなります。
1.4以上の高値は血管の石灰化が疑われます。
baPWV:腕から足首までの脈波の伝わる速度です。
値が大きい(速度が速い)ほど、血管壁が硬くなっています。
〈心臓エコー検査〉
20分から30分程度の検査です。
胸部にゼリーが付くので、上半身ケープに着替えて頂きます。
胸部体表から、心臓に向けて超音波(人には聞こえない周波数の高い音波)をあて、心臓の壁や弁から反射した音波をコンピュターで処理し心臓の状態を調べます。リアルタイムで心臓の動きを観察できます。
〈呼吸機能検査〉
検査時間は術前検査・スクリーニングは5分から10分、肺の精密状態まで検査する場合は30分から45分かかります。
極端な締め付けのない服装で検査を受けてください。マウスピースという筒をくわえて、鼻は閉じ、口で吸ったり吐いたりしていただきます。最大限吸えるだけ吸い込む、吐けるだけ吐きだす、速く吸い込む、速く吐き出すなど患者さんに努力していただく検査です。
なぜ手術前に検査するのか?麻酔をかけることによって肺の筋肉や神経を働かない状態にすることで術後、肺の合併症が起きる危険性が非常に多いからです。手術の前の肺の状態を知って、
手術後の回復に十分な備えをするためです。
病理検査
病理検査室は手術室に隣接し、手術中の病理検査に迅速に対応しています。
スタッフは非常勤病理医3名、細胞検査士5名です。
病理検査とは採取された組織や細胞を顕微鏡で観察し良性、悪性(癌など)の診断、病気、予後の推定、治療効果の判定を行う検査です。診断は病理医と言う専門の医師が行います。
また学術的な貢献も大きな役割で、症例検討や研究等に尽力しています。
〈細胞診検査〉
喀痰や尿などをスライドガラスに塗りつけ、染色後顕微鏡で観察します。
ここで活躍するのが細胞検査士です。癌細胞や疑わしい細胞は最終的に病理医が判断します。
〈病理診検査〉
内視鏡や手術時に採取された組織をパラフィン(ろうそくの様なもの)と一緒に固めた後、薄く(3μm)切りスライドガラスに載せて染色後顕微鏡で観察します。
また手術中の迅速診断は、組織片を急速凍結する事で通常4日程度かかる報告を手術中に報告可能とします。
全ての標本は病理医が観察を行い、検査技師は標本作製までの作業を行います。
〈病理解剖〉
院内で病死された患者さんのご遺体を、ご遺族の承諾を得て解剖致します。
死因の確定、治療効果の判定、臨床上の疑問点の解明などを行い今後の診断、治療に役立てます。

治験業務
新たに開発されたお薬が、厚労省の承認を得る為に行う試験を治験と言います。
治験はGCPと言う法律に基づき行われますが、その中で患者さんと病院との橋渡しを行うのが治験コーディネーター(CRC)です。当検査科では1名のCRCがおり、治験管理室の一員として治験業務に携わっています。
治験に関する詳細情報は当院Webサイト内 治験管理室 を参照して下さい。
臨床検査を終了した検体(残余検体)の使用について
静岡市立清水病院検査技術科は、安全で質の高い医療のため、正確で精度の高い臨床検査を担保(内・外部精度管理)することに努めています。
日常の精度管理や新しい測定器・試薬の検討・評価、技術習得のための教育を行っています。
これらは、診療の際に患者様から採取した、血液、尿、体腔液、組織等の残余検体を医療サービスの向上や業務の維持・改善、医療の質の向上を目的とした院内外の症例研究・学会発表等の為に保存し、使用することがあります。
上記目的で、残余検体を使用する場合は、氏名等の個人情報を削除し使用させて頂きます。
残余検体の使用にご承諾いただけない場合、その旨を担当窓口(1F・2F検査受付)までお申し出ください。お申し出のない場合は、同意していただけるものと取り扱わせていただきます。
静岡市立清水病院
検査技術科長


